El manejo de los pacientes con masas mediastinales es un reto para el anestesiólogo pues pueden presentar alteraciones en la ventilación y circulación que conllevan a complicaciones durante la inducción, el transoperatorio o el postoperatorio inmediato.
El mediastino se divide en tres zonas: anterosuperior,
medio y posterior. (Figura1) En el mediastino posterior se encuentran
las masas de origen neuroendocrino como los feocromocitomas y
los neuroblastomas, los cuales corresponden
al 52% de las masas mediastinales en nińos
(1). En el mediastino medio se encuentran las masas provenientes de la
vena
cava superior, la carina, bronquios principales,
hilios pulmonares y de los grupos de ganglios y conductos linfáticos.
En el mediastino anterosuperior se encuentran los linfomas, timomas, tumores paratiroideos y
tiroideos como el bocio retroesternal, las
masas de mediastino anterosuperior corresponden
al 65% de los tumores del mediastino en el adulto. (Tabla.1)(1)

Figura.1. Anatomía del mediastino. Modificado de Netter.
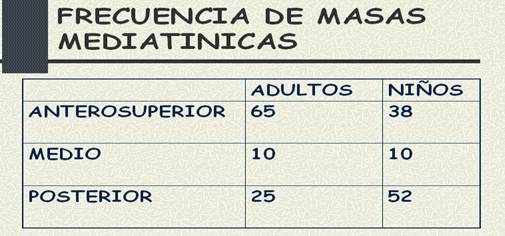
Tabla.1.
Frecuencia de masas medistínicas en adultos y nińos.
Modificado . Clínicas de Anestesiología de Norteamérica. 2001; Volumen 3:523-41
El cuadro clínico usualmente es tardío cuando la masa produce efecto compresivo;
sin embargo, se pueden dar síntomas temprano de acuerdo a la producción
hormonal del tumor, características
que se deben identificar en la consulta preanestésica por sus implicaciones perioperatorias (Tabla.2.)
(1)

Tabla.2. Síndromes clínicos que pueden acompańar a las masas mediastinales
En la consulta preanestésica hay que valorar:
1-
Compresión del árbol traqueobronquial
2-
Presencia del Síndrome de vena cava
superior (SVC)
3-
Obstrucción al flujo de salida del
ventrículo derecho o de la arteria pulmonar
El 97% de las masas mediastinales se observan en la radiografía de tórax (Rx) excepto las ubicadas en la carina y la región paratraqueal izquierda. En la Rx se
debe valorar la presencia de desviación
o estenosis traqueal. La Tomografía Axial Computarizada (TAC) de tórax
permite observar más objetivamente el compromiso de la vía aérea. Se considera que
una disminución de la luz de un 50% es un predictor de obstrucción de la
vía aérea durante el procedimiento. (1-2). También en la TAC es necesario
observar el compromiso tumoral de la arteria pulmonar, la obstrucción al
flujo de salida del ventrículo derecho o de la vena cava superior. (1,3)
La espirometría tiene una valor pronóstico de obstrucción de la vía aérea,
debido a que es un examen funcional. Las masas mediastinales pueden
tener un patrón de obstrucción fija
o variable intratorácica, que si se presentan tiene un valor predictivo de
obstrucción la vía aérea durante el procedimiento (1,3). Figura.2.
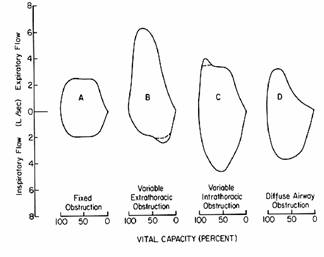
Figura.2.
Patrones de obstrucción por curva
flujo volumen. A: Obstrucción fija. B: Obstrucción extra torácica variable, C: Obstrucción intratorácica variable,
D: Patrón obstructivo
Durante
la inducción las masas mediastinales pueden
desencadenar obstrucción de la vía aérea, hipotensión o colapso cardiovascular,
por tal motivo es necesario crear antes del procedimiento un esquema de
las maniobras a realizar de acuerdo al riesgo de cada paciente. (Figura
3).
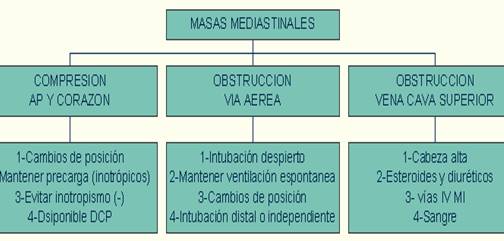
Figura.3.
Esquema de manejo perioperatorio de masas mediastinales.
Modificado de Miller. Anestesia. Harcout-Brace. Quinta edición 2001
Se debe
en la medida de lo posible realizar
la biopsia con anestesia local, y posteriormente disminuir el tamańo tumoral
con radio y/o quimioterapia, para mejorar la evolución durante el trasnoperatorio y disminuir las complicaciones que pueden
desencadenar la resección de una masa mediastínica de
gran tamańo.(3-4)
Por el alto
riesgo de colapso de la vía aérea de procedimientos en masas en mediastino anterosuperior y
medio siempre se debe conservar la ventilación espontánea. La obstrucción
de la vía aérea se debe prever, y por tal motivo, realizar en casos de
riesgo intubación con tubo flexoargollado con
paciente despierto o por fibrolaringoscopio.
Si posteriormente a la intubación hay obstrucción distal se puede optar
por:
·
Descender el tubo
hasta pasar la obstrucción, preferiblemente con ayuda del fibrolaringoscopio.
(1,4)
·
Utilizar tubos
de doble luz cuando la obstrucciones encuentra a nivel de la carina.
(3)
·
Utilización de
circulación extracorpórea en obstrucciones severas o masas de gran tamańo.
(2,5).
El síndrome
de vena cava superior es secundario a obstrucciones por carcinoma bronquial
en el 87% de los casos, linfomas en el 10% y tumores benignos en el 3%.
(1). Su sintomatología incluye diseńa, ortopnea,
edema en cara y miembros superiores. Los riesgos transoperatorios son
sangrado abundante o masivo y edema cerebral por tal razón es necesario
la administración de líquidos endovenosos en los miembros inferiores, cabecera
levantada a 30 grados, utilización de diuréticos y esteroides y tener siempre
disponible sangre.(1,3,4)
El cambio
de posición es una medida útil cuando no se puede vencer la obstrucción
de la vía aérea; en ocasiones es necesario colocar al paciente de cubito
lateral del mismo lado de la masa o en casos desesperados en cubito prono
para descomprimir el árbol traquebronquial.
Aunque la
obstrucción a la salida del ventrículo derecho o de la arteria pulmonar
tiene una baja incidencia (1), tiene una alta mortalidad. Cuando el paciente
presenta por TAC signos de obstrucción o por presencia de síncope con
maniobras de Valsalva se debe tener mucha precaución durante la inducción
por el alto riesgo de colapso cardiovascular, estar preparados para inicio
rápido de inotrópicos y en casos
severos la utilización de circulación extracorpórea (2,4,5) (Figura 3-4).
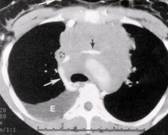
Figura.4.
Imagen por TAC de obstrucción de vena cava y arteria
pulmonar
Se realiza por medio de una incisión en la escotadura supraesternal se crea un túnel a través de la fascia paratraqueal siguiendo las paredes anterior y lateral de la tráquea, hacia el interior del mediastino, por detrás del arco aórtico hacia la zona subcarinal. Permite la inspección directa y biopsia de los ganglios linfáticos que se encuentran por detrás del arco aórtico (Figura.5.); mientras que los tumores del timo y mediastino anterior requieren una mediastinostomía anterior.
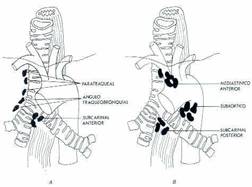
Figura.5.
Ganglios linfáticos que se pueden biopsiar por mediastinoscopia. Modificado de Miller
En la Tabla.2
se enumeran las contraindicaciones absolutas y relativas para la realización
de mediastinocopia, las cuales siempre hay que
tener en cuenta en la valoración preanestésica.
Debido al riesgo de obstrucción durante el procedimiento de la arteria innominada o de la arteria subclavia derecha se debe tener presente algunos puntos en la monitoria para una detección temprana de las posibles complicaciones (Tabla.3.)

Tabla.2.Contraindicaciones
de mediastinoscopia.

Tabla.3.
Lugares donde se debe colocar la monitoría en una mediastinoscopia
Las complicaciones
dela mediatinoscopia se enumeran en la Tabla.4

En conclusión
el manejo periperatorio de las masas mediastinales y de la mediastinoscopia requiere
una valoración prequirúrca adecuada para preveer todas las complicaciones antes mencionadas y así estar
preparados para resolver cualquier evento durante el trasnoperatorio.
EDICIÓN: Dres. Einar Bille-Fals V.
y Bibiana Escobar S. Anestesiólogos INC
BIBLIOGRAFIA
- SANJEET, BRIAN. Anestesia en
pacientes con una masa mediastínica. Clínicas
de Anestesiología de Norteamérica. Volumen 3 2001 523-41
- GOH, LUI. Anterior mediastinal masess an anaesthetic
challenge. Anaesthesia - 01-JUL-1999; 54(7): 670-74
- Miller. Anestesia. Harcout-Brace. Quinta edición 2001
- BENUMOF.. Anesthesia for Thoracic surgery.
Second Edition 1995
- DEEPK. Mediatinal Mass Resection. Yournal of Cariothoracic and
vascular anesthesia, 2001 V 15, N2: 233-36.
- CAMPOS JAVIER. Técnicas de aislamiento
pulmonar. Clínicas de Anestesiología de Norteamérica. Volumen 3 2001
423-44

