|
|
CALLE 119
No. 9-33, 3º PISO. TELEFONO 6030245 BOGOTA, D.C. – COLOMBIA AÑO 2 Fecha: 26 de Agosto de 02
|
|
EDITOR
ALEXANDRA CHÁVEZ VEGA, MD
|
|
COMITÉ EDITORIAL
Oswaldo Amaya Bernal,
MD
Enrique Arango Galvis,
MD
Alexandra Chávez Vega,
MD
Carlos Guerrero Nope,MD
María C. Niño de Mejia,
MD.
Roberto Murillo Gaviria,
MD
Julio Enrique Peña,
MD
|
| Jefe Comité Educación Departamento de Anestesiología |
|
| |
|
|
|
CONTENIDO
§
Editorial:- Nuevas
normas para los profesionales médicos en entrenamiento – Roberto Murillo G.,MD
§
Artículo Central:
Efectos Emocionales del Estrés Laboral en el Anestesiólogo –Alvaro Pinilla
Rojas, MD
§
Biografía – Alvaro
Pinilla Rojas, MD
§
Actualizaciones en
Neuroanestesia - La Mitocondria Cerebral
– María Claudia Niño de Mejía,MD
§
Los Residentes
Opinan: Hipo persistente – Guillermo
Zuluaga, MD – Enrique Arango G,MD
§
Noticias del
Departamento- Alexandra Chávez Vega, MD
§
Cartas al Editor
EDITORIAL
NUEVAS NORMAS PARA LOS PROFESIONALES MEDICOS EN ENTRENAMIENTO
ROBERTO MURILLO GAVIRIA.
, M.D
El
consejo Nacional para la acreditación de estudios médicos de los Estados Unidos
acaba de reglamentar la forma como, a partir de junio de 2003 todos los médicos
en entrenamiento verán reducidas sus horas de prestación asistencial en los diferentes centros hospitalarios, (a
menos de 60 horas) en contra de las actuales ochenta o más que en la actualidad prestan. Así
mismo, ningún médico en proceso de formación podrá realizar turnos de más de 24
horas continuas y se exigirán períodos de descanso compensatorios de por lo
menos 12 horas.
La norma deja sin embargo algunas inquietudes:
1. Por una parte existe la duda de si será necesario
aumentar los cupos y números de residentes con el fin de mantener el actual
cubrimiento entre la población.
2. ¿Qué costos generará este incremento en el Número
de residentes?.
3. ¿Qué impacto sobre la formación actual de los
médicos en entrenamiento tendrá la norma? Disminuiría acaso su calidad?
El tema generará polémica sin duda alguna y no
sobraría que fuéramos pensando en algo parecido para nuestro país, en donde
para colmo de males es el médico en entrenamiento quien tiene que asumir directamente
los costos de su propio entrenamiento, abaratándole así al estado su obligación
natural.
El tema es bien interesante y de mucha
actualidad.
ARTICULO CENTRAL
EFECTOS EMOCIONALES DEL ESTRÉS LABORAL EN EL ANESTESIÓLOGO
DOCTOR ALVARO PINILLA ROJAS,
ANESTESIÓLOGO FSFB
En la actualidad en
nuestro país el anestesiólogo y en general los profesionales de la medicina
ejercen su profesión en un ambiente de
presiones de diferente índole como nunca antes había sucedido en la historia de
la Medicina. Estas presiones son tan grandes que muchos colegas se sienten
amenazados por un entorno enormemente hostil con exigencias sociales, laborales
y las propias de la profesión.
Exigencias sociales
El vertiginoso avance
tecnológico de las ciencias biomédicas en los últimos años, ha hecho que la
Sociedad vea la enfermedad y la muerte como un fracaso del profesional y
de la medicina generando en el médico conflictos y sentimientos de
frustración, que de no manejarlos
adecuadamente le pueden producir alteraciones emocionales, angustia, ansiedad
y en general síntomas relacionados
con estrés.
La relación
médico-paciente ha sido desde hace
muchos años la piedra angular para el
entendimiento entre el paciente, su familia y el médico; en ella se centra gran parte la satisfacción del facultativo en el ejercicio de su profesión.
La aparición en el escenario de nuevos actores que sirven de intermediarios
en esta relación ha hecho que ésta tenga hoy otras dimensiones.
Actualmente el médico
interactúa con personas, en el pasado llamados pacientes y actualmente clientes, que se encuentran ansiosas o angustiadas por su enfermedad, que
frecuentemente no expresan ningún sentimiento de gratitud por el esfuerzo que
hace el
profesional en curar o aliviar su enfermedad, sino por el contrario, exigen resultados favorables
asumiendo que la enfermedad es
un problema de obligada resolución cuya responsabilidad reposa solamente en los hombros del médico a quien
le exigen perfección ilimitada so pena
de acusarlo ante algún tribunal por mala
práctica o por cualquier otro motivo.
Exigencias
profesionales
El ejercicio de la
anestesilogía tiene una seria de peculiaridades por las cuales debería ser considerada como una especialidad
de alto riesgo, de igual forma como lo es la radiología o la aviación. Los
anestesiólogos trabajamos en un medio que se caracteriza por exposición crónica
a residuos de gases anestésicos, a bajas concentraciones de radiaciones, a
ruido permanente de monitores y alarmas de seguridad, en total encierro que impide ver la luz del
día, generalmente en largas jornadas de trabajo y con exigencia de altos niveles de atención
y concentración. Si a las condiciones anteriores le sumamos que tenga que dar anestesia a un
paciente que no sea de su rutina, como es el caso de un niño para un
anestesiólogo que trabaja rutinariamente con adultos, o un caso de alta complejidad como los trasplantes de hígado, o sin las condiciones óptimas de
seguridad para el paciente, generará en él gran angustia que podrá ser acompañada de manifestaciones simpáticas como taquicardia,
sudoración, hipertensión arterial y al
final del caso quedará exhausto y
satisfecho por haber podido terminarlo
con éxito. Esta respuesta
fisiológica no es más que la expresión del
temor que sentimos que nuestra
intervención pueda generar un resultado adverso que pueda causar daño que
podría ser irreversible.
El contacto con enfermedades catastróficas, con frecuencia hace que el médico se
involucre emocionalmente compartiendo con la familia y el paciente el sufrimiento y la angustia
que produce la presencia real de la
muerte, generando en él, rabia,
sensación de impotencia, desconcierto y pesar,
emociones que son difíciles de manejar por cuanto la medicina
paliativa no es una disciplina que se enseñe ampliamente en nuestras
Escuelas de Medicina y el apoyo psicológico
o psicoterapeútico tampoco hace
parte de la Medicina Ocupacional de
nuestros hospitales. La exposición
crónica al sufrimiento humano puede generar en el mecanismos defensivos de
distanciamiento emocional que con
frecuencia son mal interpretados por los pacientes quienes lo
tildan como una persona “fría e inhumana”.
El avance tecnológico del
siglo pasado ha hecho que pacientes con enfermedades graves prolonguen su
agonía , poniendo a los médicos
encargados de su cuidado en dilemas bioéticos , extremadamente
estresantes para ellos , como la
solicitud de los familiares que los desconecten
de los soportes que los mantienen
vivos para que los dejen morir “dignamente”.
Los médicos tenemos la
necesidad imperiosa de mantenernos
actualizados por lo menos en los temas relacionados con nuestra práctica
clínica cotidiana, condición fundamental para la atención adecuada de los
pacientes; esta necesidad de actualización científica, de cambio permanente, de
búsqueda continua de la mejor evidencia médica sirve como motivación para el
crecimiento personal y profesional del médico, pero trasgrede con
frecuencia la tranquilidad del
profesional cuando éste tiene que utilizar su tiempo familiar y de descanso para realizar esta
actividad en vez de involucrarla dentro de su práctica asistencial.
Además de las exigencias
propias de su profesión el médico debe desempeñar otros roles igualmente
exigentes en su desempeño: con frecuencia se le solicita que participe en
actividades docentes, preparación de conferencias, publicaciones, etc., que
aunque son muy gratificantes consumen
energía y tiempo del cual se
dispone cada día menos.
Exigencias laborales
Muchas encuestas
realizadas entre médicos han
encontrado que la mayoría de ellos
sienten gran satisfacción con
el ejercicio de su profesión y lo
relacionan con el poder ayudar a sus pacientes a resolver sus problemas de
salud y a tener un
reconocimiento social por su
labor; sin embargo, sufren con
frecuencia de estrés laboral y éste se ha convertido en la actualidad en el
principal factor generador de perturbaciones emocionales. Los principales factores generadores de estrés laboral
para los médicos son:
1-
La disminución progresiva de su retribución económica con
estancamiento de sus legítimas aspiraciones y pérdida de su status profesional
y social
2-
La sobrecarga
crónica de trabajo: es reconocido que para tratar
de mantener el mismo status
socio-económico debe de trabajar
muchas horas más, sacrificando el tiempo necesario para establecer una buena
relación médico-paciente indispensable para
la buena calidad de la atención médica; es decir, existe una sobrecarga
de trabajo por la necesidad de atender a un mayor volumen de pacientes generado en el sofisma que” a mayor a volumen
mejora
la eficiencia”, concepto muy controvertido por los médicos quienes
piensan que la calidad de la atención se ve así comprometida.
3-
La incertidumbre
sobre su retiro de la vida
profesional, ya que
la mayoría de los profesionales de la salud ejercen su profesión de una manera
independiente pero sin poder ejercer en la actualidad una autonomía de fijar sus propios honorarios , sino que tienen que aceptar unas
“tarifas” que son fijadas por unas
Empresas que regulan el mercado en una forma desequilibrada que poco favorecen
a
4-
práctica profesional hace que un
gran número de médicos , paradojicamente, carezcan de Seguridad Social que
cubra su retiro de un forma digna.
5- El temor a resultados adversos no esperados
, aún con un acto médico pulcro y de
alta calidad, con riesgo permanente de
quejas, litigios y demandas judiciales infundadas que afectan la autoestima y la imagen del profesional
Por fortuna la mayoría de médicos
desarrollan mecanismos adaptativos a estas presiones y logran una vida personal y profesionalmente
valiosa consiguiendo la admiración de sus pacientes y el reconocimiento
de la
sociedad; pero algunos se
sentirán abatidos y desarrollarán lo que se ha llamado el Síndrome de desgaste profesional o “burnout”
cuya característica fundamental es la
desmotivación por el trabajo
acompañado con síntomas físicos de
estrés como cansancio, malestar general, baja autoestima, vivencias de baja
realización personal, conflictos en las relaciones interpresonales ,tanto con
los colegas como con su familia, ideas
de persecución, celos
profesionales, exhibiendo un carácter
arrogante y prepotente ante el más mínimo conflicto.
Recomendaciones
No existe una condición
más deletérea para una organización que el
desmotivamiento del recurso humano. La calidad asistencial y la satisfacción del
paciente
esta estrechamente relacionada con la calidad de vida laboral del médico,
por tal razón estamos obligados, tanto profesionales como directivos de
instituciones, a buscar soluciones para mejorar la calidad de vida laboral de
todos sus profesionales. Hay que tenerlos en cuenta en la toma de decisiones,
principalmente cuando éstas afectan de alguna forma el ejercicio de su profesión.
Para los anestesiólogos
se debe seguir buscando un reconocimiento legal para que nuestra
especialidad sea reconocida como una especialidad de alto riesgo laboral. De esta forma sería más fácil prevenir la fatiga y la deprivación crónica de sueño por las
largas jornadas de trabajo y los turnos nocturnos sin un adecuado tiempo
compensatorio para su recuperación. De igual forma habría límite en el número
de horas permitidas en las jornadas laborales, legislación sobre tiempo de
descanso, etc.
El trabajo en equipo
constituye uno de los pilares básicos para la reducción del estrés en la
práctica de la anestesia y probablemente en otras disciplinas,. poder contar
con apoyo y ayuda oportuna cuando ésta
es solicitada por un médico es de invaluable valor. El trabajo en equipo exige
respeto, confianza, tolerancia y un trabajo continuo con objetivos claros y
metas comunes con poder de
autocontrol y autocrítica permanente de
su desempeño que no lo deje desviar de sus metas.
A nivel personal es importante
mantener nuestra entereza y fortaleza de carácter para enfrentar los conflictos
con altura sin rebajar la calidad de atención médica y sin caer en conductas peligrosas y
discriminatorias con los pacientes ya que lo único que logramos con esto
es rebajar aún más nuestra imagen ya
deteriorada.
Recordar: ser médico es una forma de vida que llevamos con
orgullo y por la cual seguiremos luchando para conservarla.
|
MIEMBROS DEL DEPARTAMENTO DE ANESTESIA
|
|
ALVARO PINILLA ROJAS
,M.D
|
|
|
Nació en Bogotá, el 20 de Junio de 1950, está casado
con Martha Lucia Pardo con quien tiene
tres hijos quienes son su mayor motivo de orgullo, Mónica Patricia quien
ejerce Sicología Clínica, casada con
Gustavo Prieto y madre de Estefanía, de
4 años, quien le dio el mejor título que
obstenta: el de ser abuelo; Alvaro
Leonardo, médico, actualmente realizando
su año Rural y Alejandro, terminando sus estudios de Administración de Empresas en la
Universidad del Rosario.
Realizó todos sus estudios en el Colegio Departamental Antonio Nariño de
Bogotá, se graduó siendo el mejor
bachiller de su promoción en 1967.
Ingresó a la Facultad de Medicina de la Universidad
Nacional de Colombia en Enero de 1968, terminando sus estudios en enero de
1975. Hizo su año de internado en el Hospital San Juan de Dios de Bogotá y en el Hospital San Rafael de Facatativá.
Posteriormente su medicatura rural en los Puestos de Salud de Tausa, Sutatausa
y Hospital El Salvador de Ubaté, Cundinamarca.
En marzo de 1976 ingresó al Hospital Universitario de La
Samaritana, a la residencia de Anestesiología la cual terminó en Enero de 1979.
Se vinculó laboralmente con el Hospital de la Samaritana desde 1979 como
instructor de Anestesia y en 1980 fue nombrado Jefe del Departamento de
Anestesiología y Reanimación, cargo que
compartía laboralmente con el de intensivista de la Clínica de la Caja Nacional
de Previsión.
En 1981 viajó
a USA donde estuvo como Fellow de Anestesia
Cardiovascular Pediátrica en Children’s Hospital of Philadelphia. En el 1982 siguió trabajando en el Hospital
Universitario de la Samaritana alternando su labor con la Fundación Cardio-infantil que en
aquella época funcionaba en el Hospital de La Misericordia.
El 31 de Enero de 1983 se vinculó como
anestesiólogo de tiempo completo y
dedicación exclusiva a la FUNDACION SANTA FE
DE BOGOTA, donde ha ocupado
varios cargos: desde 1983 hasta 1985 Jefe Asociado del Departamento de
Anestesia, cargo que fue suspendido en la institución. Desde 1984 hasta 1986
fue Jefe de salas de cirugía Actualmente es el presidente del comité Ético y
Científico de Investigación.
Es profesor Asociado de la Universidad del Bosque.
Ha realizado estudios de Alta gerencia en Salud y tiene un Diplomado en dicha
área de la Universidad Jorge Tadeo Lozano
y la FSFB realizado en 1999.
Es autor de varios capítulos de
libros de Anestesiología y Medicina
Crítica y co-autor de varios trabajos de investigación dos de los cuales han
recibido el segundo premio por la Sociedad
Colombiana de Anestesiología y Reanimación
a nivel nacional en los años 1997 y 1999.
Desde 1996 es el Gerente de la Sociedad que agrupa
los anestesiólogos de la FSFB:
Medicanestesia SA. En sus pocos ratos libres le gusta practicar su
deporte favorito el tenis.
ACTUALIZACIONES EN NEUROANESTESIA
LA
MITOCONDRIA CEREBRAL
María Claudia Niño de Mejía - Neuroanestesióloga
El mantenimiento de la homeostasis del calcio es
fundamental para la sobrevida neuronal y su alteración puede producirse en una
gran variedad de enfermedades del sistema nervioso central entre las cuales
están la muerte neuronal hipoglicémica e isquémica (1,2). Cuando hay una
sobrecarga de calcio en el citoplasma, la mitocondria es el principal organelo
que se encarga del secuestro de calcio en su interior. El aumento en la
concentración de calcio en la matriz mitocondrial puede llevar a un fenómeno
que se ha denominado transición de la permeabilidad mitocondrial (TP)
caracterizado por una permeabilización no selectiva de la capa interna de la
membrana mitocondrial que es sensible a la ciclosporina A (3,4,5,6).
La TP mitocondrial produce un desacople
respiratorio dependiente de ATP, edema
del organelo, lesión de la membrana externa y liberación de diferentes factores
apoptóticos hacia el citoplasma (7,8). Entre estos factores están citocromo c,
factor inductor de la apoptosis (FIA) y de pro-caspasas, sustancias que inician
el proceso apoptótico. Un mecanismo independiente de la TP puede también
participar en la liberación del factor apoptogénico citocromo c después que se
produce acumulación de calcio dentro de la mitocondria. Según estudios
recientes, se ha demostrado la participación de la TP en la muerte neuronal
secundaria a hipoglicemia, isquemia cerebral y trauma. Sin embargo, la participación
de la TP en la excitotoxicidad, es decir muerte celular mediada por receptor de
glutamato, es dudosa.
Algunos trabajos recientes han demostrado que las
especies de oxígeno reactivo juegan un papel muy importante en la inducción de la TP. Estos trabajos abren
otra ventana de posibilidades terapéuticas ya que sustancias como la catalasa y
la tioredoxina, son capaces de prevenir la ruptura de la membrana mitocondrial
y el edema causado por el calcio. Se ha propuesto que el calcio esta involucrado
en un mecanismo de apertura de poros que aumentan la TP de la membrana
mitocondrial mediante varios mecanismos:
1- Uniéndose a la cabeza aniónica de las
cardiolipinas de membrana, estimulando la producción de superóxido y por lo
tanto de H2O2 en la cadena respiratoria.
2- Estimulando la reacción Fenton a través de la
movilización de hierro
3- Uniéndose a las proteínas de membrana que regulan
la apertura del poro de la TP.
Este papel de las especies de oxigeno reactivo (EOR)
indica una condición de stress oxidativo. La despolarización de la membrana
mitocondrial aumenta la velocidad de
trasferencia de electrones
en la cadena oxidativa. El stress oxidativo puede
resultar tanto de la estimulación de la producción de EOR o de la falla de los sistemas antioxidantes
de la mitocondria.
Todos estos nuevos conocimientos, marcan en forma
definitiva el papel primordial de la mitocondria como responsable de la
recuperación o muerte de la célula neuronal.
BIBLIOGRAFIA
1-Choi D.W.(1995)
Calcium: still center-stage in hypoxic-ischemic neuronal death. Trends
Neurosci. 18,58-60.
2- Fiskum G., Murphy A.N.
and Beal M:F: (1999) Mitocondria in neurodegeneration: acute ischemia and
chronic neurodegenerative diseases. J. Cereb.Blood Flow Metab. 19, 351-369.
3-Gunter T.E. and
Pfeiffer D.R. (1990) Mechanisms by which mitochondria transport calcium. Am .J.
Physiolog. 258,C755-C786.
4- Zoratti M. and Szabo
I. (1995) The mitochondrial permeability transition.
Biochim. Biophys. Acta 1241, 139-176.
5- Smaili S.S., Hsu Y.,
Youle R.J. and Russel J.T. (2000) Mithocondria in Calcium signaling and
apoptosis. J. Bioenerg. Biomembr. 32, 35-46.
6- Kowaltowski A.J.,
Castilho R.F., Grijalba M.T., Bechara E.J and Vercesi A.E. (1996) Effect of
inorganic phosphate concentration on the nature of inner mitochondrial membrane
alterations mediated by Ca2 ions. A proposed model for phosphste-stimulated
lipid peroxidation. J. Biolog. Chem. 271, 2929-2934.
7- Greeen D.R. and Reed
J.C. (1998) Mithocondria and apoptosis. Science 281,1309-1312.
8- Kroemer G., Dallaporta
B. and Resche-Rigon M. (1998) The mitochondrial death/life regulator in
apoptosis and necrosis. Annu. Rev. Phyiol. 60, 619-642.
LOS RESIDENTES OPINAN
HIPO PERSISTENTE
GUILLERMO ZULUAGA A,M.D FELLOW
U.C.I.Q
El hipo suele ser una manifestación de un trastorno
benigno y transitorio, pero, también puede ser la expresión de un proceso
patológico subyacente grave(1). Aunque
el hipo es un fenómeno común y frecuente, su etiología, fisiopatología y
tratamiento continúan siendo un reto para la medicina moderna. Una gran cantidad de episodios permanecen
en el campo de los trastornos idiopáticos.
Aquí se hará una revisión de la definición, fisiología, etiología,
complicaciones, diagnóstico y tratamiento del hipo persistente.
DEFINICION
El término médico para el hipo es singultus.
Su origen deriva del latín
singult que traduce “el hecho de intentar una respiración mientras se está
sollozando”. Se define como una serie de
contracciones espasmódicas, súbitas e involuntarias de la musculatura
inspiratoria, principalmente el diafragma, seguidas de un cierre brusco de la
glotis lo que origina su sonido característico. Reciben el nombre de hipo
persistente, los episodios con una duración mayor de 48 horas y se denomina intratable cuando su duración es
mayor de un mes(1,2,3).
EPIDEMIOLOGIA
El hipo se presenta desde la vida intrauterina, es
más frecuente en los pretérminos y neonatos que en otras edades, el hipo
persistente e intratable ocurre más frecuentemente en adultos de sexo
masculino. Existen variaciones
circadianas presentándose más episodios en las horas de la tarde. No se ha descrito una distribución racial,
geográfica o socioeconómica(1,3)
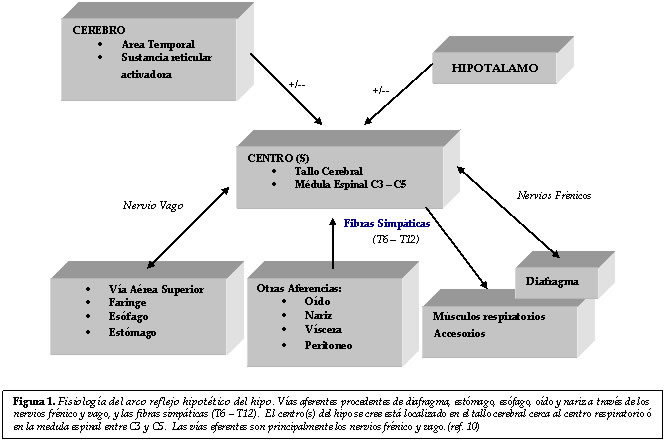
CONSIDERACIONES FISIOLÓGICAS
En 1833 T Shortt un médico Inglés, fue el primero en
reconocer una relación entre la irritación del nervio frénico y el hipo(1). En 1943 Bailey propuso la
existencia de un reflejo de hipo con un “centro del hipo” localizado
en algún segmento cervical superior de la médula espinal. La porción aferente del arco reflejo del hipo
compromete los nervios frénicos y vagos
y la cadena simpática alrededor de los segmentos torácicos T6 a T12(1).
La coordinación central del hipo es atribuida a una localización anatómica no
específica en alguna parte de la médula
espinal entre los segmento C3 y
C5(4). Recientemente se ha propuesto que
el componente central del hipo probablemente involucra una compleja interacción
entre el tallo cerebral y áreas cerebrales medias, incluyendo el centro
respiratorio, el núcleo del nervio frénico, formación reticular e hipotálamo.
De lo anterior se concluye que el nervio frénico no es el único
componente eferente del arco reflejo del
hipo(gráfica 1)(1,4,10).
Estudios
electromiográficos durante el hipo han demostrado descargas simultaneas de
motoneuronas a músculos escalenos
anteriores(C5-C7), músculos intercostales
externos (T1-T11) y glotis(componente laríngeo recurrente del nervio
vago). Se ha sugerido la existencia de
un proceso inhibitorio autonómico que se manifiesta en una reducción del tono
contráctil del esófago y la presión del
esfínter esofágico inferior durante el
hipo.(5) En estudios fluoroscópicos se ha demostrado que
la contracción espasmódica es más
frecuente en el hemidiafragma izquierdo
que en el derecho y ocasionalmente el espasmo diafragmático es bilateral(1)
ETIOLOGÍA
Los
episodios de hipo con duración menor de 48 horas generalmente son de naturaleza
benigna y autolimitada, causados por distensión gástrica debida a ingesta excesiva
de alcohol o alimentos, aerofagia o insuflación gástrica y súbitos cambios en
la temperatura ambiental o gastrointestinal.
Los episodios de hipo persistente o intratable generalmente se asocian a
enfermedades graves, pudiendo ser clasificados
etiológicamente como: Orgánicos,
psicógenos e idiopáticos. La calificación de psicógeno o idiopático
solo debe darse después de descartar las
causas orgánicas. Algunos autores consideran que la persistencia del hipo
durante el sueño descarta el diagnóstico de hipo psicógeno.
DIAGNOSTICO
Es de suma importancia una cuidadosa
historia clínica y la realización de exámenes paraclínicos e interconsultas de
acuerdo con las características individuales de cada caso de hipo persistente o
intratable. Una aproximación ordenada y
cuidadosa al paciente es crítica porque
permite el diagnostico de graves enfermedades subyacentes, y además, contribuye a la instauración de una adecuada estrategia
terapéutica. La evaluación clínica no debe retrasar el inicio de la terapia(1,3).
COMPLICACIONES
Las complicaciones más comunes del hipo persistente son: pérdida de peso y
deshidratación debida a la incapacidad para la ingesta de alimentos. En casos
raros el hipo puede precipitar arritmias ventriculares probablemente como resultado
de alteraciones en potasio sérico. La esofagitis causada por reflujo
gastroesofágico recurrente puede ser una causa o complicación del hipo.
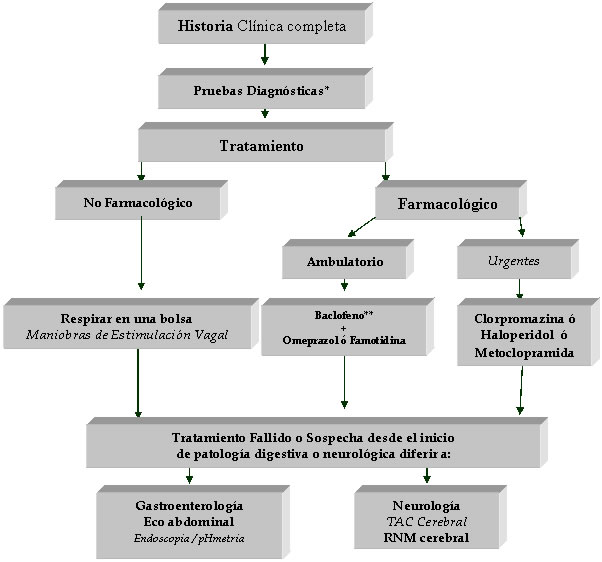
TRATAMIENTO
Si se conoce la
etiología del hipo el tratamiento debe
dirigirse hacia la corrección de la causa desencadenante. Generalmente la causa
específica se desconoce al inicio; por lo cual debe intentarse simultáneamente
varias medidas terapéuticas. Se han
descrito en la literatura tratamientos
farmacológicos y no farmacológicos.
Debido a la escasez de casos las
directrices de los tratamientos están basadas en la información derivada de reportes de casos
y pequeñas series(1,3,6).
Medidas no farmacológicas
-Aumentar la PaCO2 mediante apnea forzada o respiración en una bolsa inhibe
el hipo
-La estimulación vagal inhibe el reflejo del hipo: beber agua
repetidamente, deglutir pan seco o tostado, hielo picado o azúcar y traccionar
la lengua o frotar la úvula con un aplicador.
Todo lo anterior estimula la inervación de la orofaringe. La maniobra de Valsalva, el lavado gástrico
con agua helada, masaje carotídeo,
presión sobre los globos oculares y masaje digital rectal.
-Presión digital sobre el nervio frénico
por detrás de las articulaciones esterno-claviculares.
-Presión digital bilateral sobre la articulación metacarpo-falángica del
cuarto dedo.
-Presión positiva continua de la vía aérea, maniobra que ha sido utilizada
en pacientes quirúrgicos bajo anestesia.
-Estimulación del dermatoma de C5
en la región cervical posterior.
-Después de un juicioso estudio del paciente y ante el fracaso de
maniobras farmacológicas y no
farmacológicas se ha realizado: Ablación quirúrgica del nervio frénico, bloqueo
del frénico con bupivacaina, bloqueo epidural cervical y bloqueo del nervio
glosofaríngeo. Otra medida utilizada es la implantación quirúrgica de
electrodos de marcapaso sobre el nervio frénico para controlar las contracciones del diafragma
Medidas farmacológicas
Dosis y
principales efectos secundarios de los fármacos más utilizados en el tratamiento
del hipo
|
Principio activo
|
Dosis (v.o.: vía oral)
|
Posibles efectos secundarios
|
|
Baclofeno*
|
10 –25 mg / 8 h. v.o.
Inicio 5 mg y aumentar lentamente sin exceder de 100 mgrs/ día.
|
Sedación, mareos, náuseas,
hipotensión.
Retirar lentamente el
fármaco para evitar efectos secundarios.
|
|
Lidocaina
|
1 mg / kg bolo, infusión
2 - 4 mg / min
|
Bradicardia Toxicidad del Sistema Nervioso Central
|
|
Clorpromazina
|
25 mg / 6 - 8 h.
V.o.
|
Administrar con cuidado
en cardiópatas y hemopatías. Somnolencia, sedación, hipotensión, discinesias.
|
|
Omeprazol
|
20 mg / 24 h.
|
Náuseas, diarrea,
cólico.
|
|
Famotidina
|
20 mg / 12 h.
|
Cefalea, mareos,
diarrea, náuseas.
|
|
Metoclopramida
|
10 mg / 6 h. v.o.
|
Reacciones extrapiramidales.
|
|
Haloperidol
|
5 mg / 12 h. v.o.
|
Somnolencia, sudoración,
extrapiramidalismos.
|
|
Nifedipino
|
10 – 20 mg / 8 h.
v.o.
|
Hipotensión, cefalea,
náuseas.
|
|
Ácido
Valpróico
|
200 mg /
8 h. v.o.
|
Náuseas y vómitos,
sedación.
|
|
Sertralina**
|
50 – 100 mg / 24
h. v.o.
|
Ligera sedación.
|
|
Gabapentina**
|
400 mg / 8 h. v.o.
|
Somnolencia, mareos,
fatiga.
|
|
Domperidona
|
10 mg / 6 h. v.o.
|
No tiene efectos
centrales.
|
|
Cisaprida
|
10 mg / 8 h. v.o.
|
Dolor abdominal,
diarrea.
|
|
Carbamazepina
|
300 - 400 mg / 8
h. v.o.
|
Somnolencia, vértigo
|
|
Amitriptilina
|
25-75 mg / 24 h. v.o.
|
Sedación, sequedad de
boca, hipotensión.
|
Modificado de García S. y
cols.(3)
*Baclofeno: Análogo del GABA, utilizado para el
tratamiento de la espasticidad de origen espinal
**Gabapentina y
sertralina utilizados cuando hay refractariedad al baclofeno
* Los exámenes de laboratorio deben
orientarse de acuerdo a la sospecha clínica.
En la 1ª consulta puede
requerirse: Electrocardiograma, Rx. Tórax, Rx. Abdomen, Química Sanguínea,
Ecografía abdominal y Endoscopia digestiva.
** El Tratamiento inicial debe iniciarse con una combinación de
medicamentos que cubran las etiologíasmás frecuentes por lo cual se suguiere
formular Baclofeno + un medicamento para el manejo de reflujo gastroesofágico
BIBLIOGRAFIA
1.
Kolodzik PW, Eilers MA. Hiccups (Singultus):
Review and Approach to Management.
Annals of Emergency Medicine 1991:20(5);565 – 573
2.
Cooney C, Buckley J et al. Prolongued
singultus as result of barbiturate toxicity.
Irish Med J 1987:80;290 – 291
3.
García S, Martínez LC,
Cervera CV. Guía de manejo del hipo persistente. En línea. www.fisterra.com/guias2/hipo.htm
2001:1 - 12
4.
Wagner M, Stapezynsky J. Persistent hiccups.
Ann Emerg Med 1982:11;24 – 26
5.
Graham D. Esophageal motor abnormality
during hiccup. Gastroenterology 1986:90;2039 – 2044
6.
Marien K, Havlak D. Baclofen with famotidina
for intractable hiccups. Eur Respir J 1997:10(9);2188
7.
Guelaud C, Similowsky T, Bizec JL et al.
Baclofen therapy for cronic hiccups. Eur Respir J 1995:8(2);235 - 237
8.
Ramirez FC, Graham DY. Treatment of
intractable hiccup with baclofen: results of a double blind randomized,
controlled, cross-over study. Am J Gastroenterol 1992:87(12);1789 – 1791
9.
Anso S, Álvarez T,
Merino JM, et al. Hipo crónico en la infancia: Utilización del baclofeno. An
Esp Pediatr 1998:494;399 – 400
10.
Marsot-Dupucht K, Bousson V, Cabane J, et
al. Intractable hiccups: The role of cerebral MR in cases without systemic
cause. AJNR Am J Neuroradiol 1995:16(10);2093 – 2100.
1-
La doctora Angela Zauner viajó a Alemania donde adelantará un Fellow en
Anestesia Pediátrica en el hospital Dr. Von Haurerschen.
2- El Doctor Edgar Celis fue convocado a
ser parte de la organización del consenso Latinoamericano sobre Sepsis, que se
llevó a cabo en la ciudad de Boston el 28 de junio de 2002.
3. El Doctor Roberto Murillo fue invitado a
la ciudad de Guatemala al Simposio de Sedación y anestesia en Cuidado
Intensivo, donde dictó la conferencia “Uso de la Dexmedetomidina en pacientes
críticos”.
4. En junio de 2002 se organizó el primer
torneo Nacional de anestesiólogos
golfistas en la ciudad de Medellín; participaron 70 médicos, felicitamos al
Doctor Roberto Murillo quien obtuvo el primer lugar dentro de los
participantes.
5. El Departamento de Anestesia felicita a
los doctores: Alejandro Rey Saavedra y Jario de la Espriella quienes culminaron
con éxito su residencia. Los nuevos anestesiólogos fueron homenajeados junto
con sus esposas durante la cena de graduación que se llevó a cabo a finales de
Julio de 2002.
Les auguramos muchos éxitos en el Futuro.
6. El Dr. Alejandro Rey Saavedra obtuvo el
1er puesto entre 43 anestesiólogos de 21 países en los exámenes ACLS
– PALS –IPTP.
7. Los doctores Nestor Sánchez, Sergio
Piñeros y Sergio Pedraza inician su año de Fellow, los doctores Sánchez y
Piñeros lo realizarán en Cuidado Intensivo mientras que el doctor Pedraza
cursará su año en anestesia pediátrica.
8. Damos la Bienvenida al doctor Jorge Luis
Verbel anestesiólogo Panameño quien realizará un fellow en Neuroanestesia en
nuestro Departamento.
CARTAS AL EDITOR
Esta sección de la CARTA DE MEDICINA
PERIOPERATORIA DEL DEPARTAMENTO DE ANESTESIA está diseñada para publicar la
correspondencia, los comentarios, y aportes de nuestros lectores, deseamos que
esta publicación sirva como punto de inicio de muchas inquietudes con respecto
al área de la medicina perioperatoria.