EL CICLO CARDIACO
Pedro Ibarra MD
Profesor Asistente de Fisiología
Pontificia Universidad Javeriana
INTRODUCCIÓN
En los años 20 se hicieron
los primeros esfuerzos de correlacionar los diferentes eventos que se suceden
en cada latido cardíaco. Luego Wiggers, en 1943 publicó la primera
correlación de eventos que ocurren en cada latido conocida hoy en día
como el ciclo cardíaco.
El ciclo comprende entonces todos los eventos eléctricos, mecánicos,
sonoros, volumétricos y de flujos que se suceden en cada latido. Los
eventos de cada latido se agrupan a su vez en dos grandes fases con objetivos
específicos. Estas son la sístole y la diástole, donde
la sístole tiene como objetivo propulsar sangre a la periferia, y la
diástole llenar el ventrículo que se ha vaciado parcialmente durante
la sístole.
La sístole a su vez se subdivide en subfases que son: la contracción
isométrica, la eyección rápida, y la eyección lenta.
Algunos incluyen la relajación isométrica en la sístole,
ya que se sabe que el proceso de relajación del cardiomiocito es un proceso
"activo" que consume una cantidad importante de energía. Siguiendo
un esquema tradicional, se incluirá dentro de la diástole. La
sístole representa dos quintas partes de un latido, y la diástole
las tres restantes. Cuando se aumenta la frecuencia el ciclo se acorta mas a
expensas de la diástole que de la sístole.
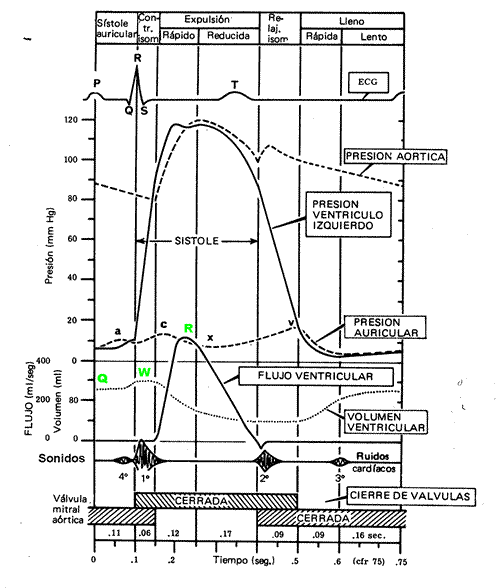
Para seguir las fases del ciclo observe la figura 1 (tomada de Selkurt) que
grafica las presión auricular, la ventricular, aórtica, y los
ruidos. En el punto Q se pueden observar los cambios del volumen ventricular
y el flujo aórtico.
Contracción auricular (CA)
El primer evento de cada latido es la despolarización del nodo SA que
produce a su vez la despolarización de la aurícula. Unos milisegundos
después por acople excitación-contracción se contrae la
aurícula generando un aumento de las presiones dentro de la cavidad de
esta por lo que esta fase inicial se conoce como la contracción auricular,
o con el termino confuso "sístole" auricular. Esta contracción
produce la onda a auricular.
Mientras esto ocurre, el corazón está en le proceso de terminar
el "tanqueo" final de los ventrículos, que es el objetivo final
de la diástole. Las presiones en las aurículas son superiores
a las del ventrículo por estar éste relajado, y las válvulas
aurículo-ventricular (AV) que son unidireccionales, permanecen abiertas
permitiendo el paso de sangre de la aurícula al ventrículo. La
contracción de la aurícula genera un incremento final de la presión
y por lo tanto aumenta el flujo de sangre para terminar de llenar el ventrículo.
Así se logra propulsar el 30% final del volumen total del ventrículo
en diástole que se conoce como el volumen de fin de diástole (VFD).
Punto W.
En algunas circunstancias como en los niños con FC altas y en adultos
con ventrículos "rígidos" o poco distensibles se puede
producir turbulencia con este paso de sangre. Así puede generarse el
cuarto ruido o sonido 4 (S4).
El llenado mediado por la CA reviste una mayor importancia con la taquicardia
cuando al acortarse el ciclo el llenado "pasivo" en la diástole
es menor y al ocurrir la CA existe un mayor volumen en la aurícula, por
lo que la proporción de volumen que aporta la CA puede ser hasta el 50%
del VFD. Por eso en reposo una persona normal no tiene mayor dificultad con
la instauración de una fibrilación auricular (contracciones desordenadas
sin efectividad mecánica), sin embargo se le imposibilitaría hacer
ejercicio.
También resulta esencial esta "patada auricular" en situaciones
de "rigidez" ventricular como hipertrofia ventricular, donde la pobre
distensibilidad limita el flujo aurículo-ventricular pasivo.
Contracción isométrica / isovolumétrica (CI)
Después del paso del impulso eléctrico del nodo A-V al haz de
His y fibras de Purkinje, se inicia la despolarización ventricular con
la subsecuente contracción mecánica. Al producirse esta contracción
generalizada del ventrículo, se produce un aumento rápido de las
presiones dentro de éste y al ser superior la presión ventricular
que la auricular se cierran las valvas A-V. Al cerrarse se produce un cambio
abrupto del flujo de sangre y por lo tanto turbulencia generándose un
ruido, el S1. En este momento las válvulas A-V están cerradas
y las semilunares estaban cerradas desde la relajación isométrica,
al ser la presión ventricular inferior a la aórtica. Por eso durante
este tiempo de generación de presiones no hay entrada ni salida de sangre
del ventrículo y se conoce esta fase como la contracción isométrica
o isovolumétrica (isos= igual; metros= longitud). Como se ve junto al
punto W, en esta fase no hay cambio de volumen ventricular.
La fase se inicia con el cierre de las válvulas A-V y termina cuando
la presión ventricular excede la presión decreciente aortita y
por haber un gradiente de presión del ventrículo hacia la aorta
se abren las válvulas semilunares con el inicio de la eyección.
El punto mínimo de presión aórtica se conoce como la presión
diastólica (observe que sin embargo ésta ocurre en sístole)
Por el gran aumento de la presión se produce protrusión de las
valvas A-V hacia las aurículas y se produce la onda c auricular.
Eyección rápida (ER)
El aumento de presión en la CI es muy rápido (por lo tanto la
pendiente de la curva de presión es alta, m=dP/dt, tanto mayor la pendiente
mejor la calidad de la contracción) y al abrirse las semilunares se produce
una rápida eyección de sangre hacia la aorta con un aumento de
las presiones ventricular y aórtica hasta lograrse el máximo de
presión que corresponde a la presión sistólica.
Esta fase produce una caída rápida del volumen ventricular y el
máximo flujo aórtico. Punto R
Eyección lenta (EL)
Una vez termina la contracción del ventrículo deja de "acelerarse"
la sangre por lo que las presiones empiezan a descender. La sangre sigue fluyendo
por la "inercia" que se le ha transferido a la sangre ventricular
y continua hasta que ésta se agote. En esta fase aparece la repolarización
ventricular reflejado por la onda T, que a su vez implica la relajación
ventricular con caída de la fuerza generadora. A pesar que al final de
fase la presión aortita es superior a la ventricular persiste el flujo
del ventrículo hacia la aorta hasta agotar la "inercia" de
esta sangre. El flujo aórtico es menor que en la ER y simultáneamente
la caída de volumen también es mas lenta. Al final de esta fase
ocurre el mínimo volumen ventricular que se llama volumen de fin de sístole
o volumen residual (VFD). [Nótese que el volumen del ventrículo
nunca es cercano a 0, es mecánicamente imposible]. La diferencia entre
el VFD y el VFS es el volumen latido o volumen sistólico. La proporción
que representa el VL del VFD es la fracción de eyección, o sea
la proporción de sangre latida. Esta proporción o FE normalmente
es de 55-65%.
Todo el tiempo desde el cierre de las válvulas A-V se han ido llenado
las aurículas ya que hay un flujo casi continuo desde las cavas y venas
pulmonares. Por ello al estar las válvulas cerradas se produce un incremento
de las presiones auriculares llamada onda v.
Relajación isométrica (RI)
Cuando la inercia "ventrífuga" de la sangre se agota, el gradiente
adverso de presión de la aorta hacia el ventrículo tiende a producir
un reflujo que es frenado inmediatamente por el cierre de las semilunares. Por
ello se produce un "rebote" contra las válvulas que genera
otro pequeño incremento de la presión. Este fenómeno produce
una onda con dos picos llamada incisura dicrótica (dos picos). Este cierre
de las semilunares con turbulencia produce un ruido llamado S2. Durante esta
fase hay una caída rápida de la presión intraventricular
y al cerrarse las semilunares al principio de la fase y al estar las A-V cerradas
desde el inicio de la CI; no hay ni eflujo ni influjo de sangre. Por ello se
llama relajación isométrica en que no hay cambios de volumen.
Por ser la relajación un proceso que consume energía, algunos
incluyen esta fase en la sístole.
Llenado ventricular rápido (LlVR)
Cuando la presión intraventricular es inferior a la presión auricular,
existe un gradiente para el paso de sangre A-V y se abren las válvulas
A-V. Como en este punto la presión auricular es máxima, por haberse
acumulado el retorno venoso durante las fases de CI, ER y EL, y la presión
ventricular es mínima (cercana a 0 mmHg) por la relajación total;
el gradiente es máximo y hay un paso rápido de sangre A-V. Además
se ha documentado un efecto "aspiradora" del ventrículo al
relajarse pues genera un vacío funcional que succiona sangre de la aurícula,
acelerando el llenado. Esta fase es responsable de un 50% del llenado ventricular
Ocasionalmente cuando el ventrículo esta dilatado y por lo tanto sus
volúmenes residuales son elevados se produce turbulencia al "estrellarse"
la sangre contra este volumen remanente y se genera un S3 que es anormal. Este
ruido es común en aquellos pacientes con insuficiencia cardíaca
y se describe como galope
Llenado ventricular lento (LlVL)
Una vez el gradiente entre la aurícula y el ventrículo se ha reducido
se lentifica el paso de sangre A-V y se inicia la fase de llenado lento o diástasis
(pendiente de cambio de volumen). Esta fase que es de las mas acortadas al aumentar
la FC aporta un 20% del volumen ventricular, quedando el 30% restante a ser
aportado por la CA. Al aumentar la FC y acortarse la diástole las fases
de LLVR y LlVL se acortan y la proporción de llenado que estas aportan
en vez de ser 70% puede ser del orden del 50% del llenado y la CA el 50% restante.
Esta fase termina cuando se produce una nueva despolarización del nodo
S-A y se produce una onda P que posteriormente se convertirá en actividad
mecánica que es la onda A auricular.
Ciclo Cardíaco Derecho
El ciclo derecho es esencialmente
igual que el izquierdo. Las diferencias se dan por las duraciones de las fases.
El ventrículo derecho (VD) se caracteriza por un manejo de volumen a
bajas presiones, pues le corresponde propulsar la sangre a un circuito de baja
presión, el pulmonar. Esta característica es la responsable de
las diferencias mecánicas que ocurren entre los dos.
La despolarización del ventrículo izquierdo (VI) se inicia milisegundos
antes que la derecha, así la actividad mecánica del VI es anterior
al del VD, por eso la CI del VI se inicia antes. Por ello la válvula
mitral se cierra milisegundos antes que la tricúspide. La diferencia
temporal de los componentes mitral y tricuspídeo es muy pequeña
lo que no permite la discriminación de los componentes con el oído,
y solo se logran ver con un fonocardiograma de alta resolución. Sin embargo
las presiones que deben vencer los dos ventrículos durante las CI para
la apertura de la válvula aórtica y pulmonar son muy diferentes.
La presión diastólica pulmonar es del orden de los 7-10 mmHg mientras
que en la aorta es de 60-80 mmHg. Así la CI del VD es mucho mas corta
que el VI y se inicia antes la eyección del VD.
Las duraciones de las fases eyectivas son distintas por la gran diferencia de
las presiones, la eyección del VI se hace a presiones promedio de 80-90
mmHg mientras la del VD a promedios de 12-15 mmHg. Por ello la ER y EL del VI
es mas corta y la semilunar aórtica se cierra antes que la pulmonar.
La eyección del VD además tiene la particularidad de ser muy sensible
al retorno venoso (RV). Así cuando hay una inspiración el RV se
incrementa por la presión negativa intratorácica y las eyecciones
se prolongan mas tiempo. Así el componente pulmonar del S2 se desplaza
a la izquierda. El pericardio es una membrana rígida que envuelve a ambos
ventrículos, por ello al llenarse mas el VD por el mayor RV el VI se
llenará menos por la interdependencia ventricular pues el pericardio
permite un volumen "fijo" de llenamiento, por lo tanto la eyección
izquierda se acorta. Así, en inspiración se diferencian al oído
los dos componentes y se produce el "desdoblamiento fisiológico
del segundo ruido". Fig 2 tomada de Selkurt.
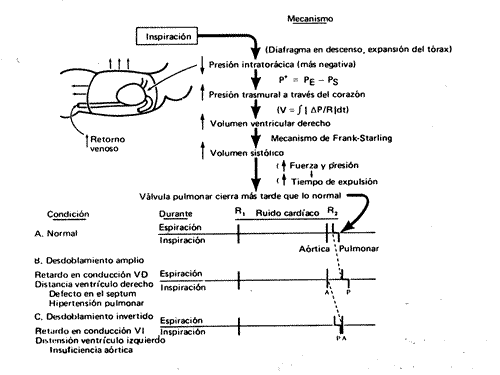
Durante la espiración ocurre lo opuesto, el VD se llena menos por menor
RV, la eyección derecha se acorta y el VI se llena mas por aumento del
retorno por las venas pulmonares y el menor llenado del pericardio a expensas
del VD, permite mayor llenado izquierdo. Así el componente pulmonar se
desplaza a la izquierda y el aórtico a la derecha y se "unen"
los dos componentes del ruido y al oído se ausculta uno solo.
Cualquier fenómeno que prolongue la eyección del VD, como una
comunicación auricular, que aumenta el flujo del circuito derecho continuamente,
generará un "desdoblamiento fijo del S2". Así mismo
un retraso de la eyección del VI (como un bloqueo de rama izquierda)
puede producir un "desdoblamiento paradójico del S2" (desdoblamiento
en espiración, y un solo ruido en inspiración). Ver figuras mostrando
EKG vs aorta, EKG
vs pulmonar y Aorta vs pulmonar
Bibliografía y Lecturas sugeridas 1-4
1. Berne R, Levy M: The cardiac
pump, Cardiovascular physiology. Edited by Berne R, Levy M. St Louis, Mosby,
1997, pp 55-81
2. Ross J: Intracardiac and arterial pressure and the cardiac output: cardiac
catheterization, Physiological basis of Medical Practice. Edited by West J.
Baltimore, Williams & Wilkins, 1985, pp 223-235
3. Rothe C: Caracterisiticas del bombeo cardíaco, Fisiología.
Edited by E S. Buenos Aires, El Ateneo, 1984, pp 195-209
4. Scher A: Events of the Cardiac Cycle: Measurements of pressure, flow and
volume, Textbook of Physiology, 20th Edition. Edited by H P, A F, B H, A S,
R S. Philadelphia, WB Saunders, 1989, pp 834-847
En Links Utiles ver http://medstat.med.utah.edu/kw/pharm/